���ܶ�֬�����̴����и��������Ƶľƾ�����Ը�ϸ��������Ԥ��
���ߣ�admin ��Դ��δ֪ ���ڣ�2021-03-26 08:32������
ժ Ҫ��
Ŀ�� ̽�����ܶ�֬�����̴�(HDL-C)����������ƺ�ƾ�����Ը�ϸ����(HCC)����Ԥ��Ĺ�ϵ������ �ع��Է���2008��1��—2015��7�½�ž���ҽԺ����ҽѧ�������ε�43�����ܸ��������Ƶľƾ������HCC�����ٴ����ϣ�����HDL-Cˮƽ��Ϊ������(n=26)���쳣��(n=17)���Ƚ�2��������Ϣ��ʵ���Ҽ���ָ�ꡢӰ��ѧ���ָ�ꡢ����BCLC���ںι���Child-Pugh�ּ��IJ��졣������̬�ֲ��ļ�������2���Ƚϲ���t���飬��������̬�ֲ��ļ�������2���Ƚϲ���Mann-Whithey U����;��������2���Ƚϲ���χ2���顣Kaplan-Meier�������������ߣ����Ƚϲ���log-rank���顣���õ����غͶ�����Cox��������ģ��̽��Ԥ����صĶ���Σ�����ء���� 2���ǰ���ױȽϲ�����ͳ��ѧ����[(162.38±60.86) mg/L vs (120.06±64.08) mg/L,t=2.184,P=0.035];������Ŀ(HR=2.839,95%CI:1.120��7.200,P=0.028)��������С(HR=2.634,95%CI:1.062��6.529,P=0.037)��HDL-Cˮƽ(HR=2.400,95%CI:1.040��5.537,P=0.040)��Ӱ��ƾ������HCC�����������ڵĶ���Σ�����ء�HDL-C�������1��3��5���ۻ������ʷֱ�Ϊ88.5%��72.4%��55.7%,HDL-C�쳣��ֱ�Ϊ70.6%��43.7%��17.5%,2���ۻ������ʲ�����ͳ��ѧ����(χ2=5.881,P=0.015)������ HDL-Cˮƽ�Ľ��Ϳ���Ԥʾ�ƾ������HCC����Ԥ��ϲ
�ؼ��ʣ�
��,��ϸ�� �μ���,�ƾ��� ���̴�,HDL Ԥ��
Influence of high-density lipoprotein cholesterol on the prognosis of patients with alcohol-related hepatocellular carcinoma after radical treatment
ZHANG Rui CHANG Xiujuan CHENG Jiamin ZHAO Zhiqin LI Yinyin LU Yinying ZENG Zhen
Comprehensive Liver Cancer Center,Peking University 302 Clinical Medical School; Comprehensive Liver Cancer Center,The Fifth Medical Center of Chinese PLA General Hospital;
Abstract��
Objective To investigate the association of high-density lipoprotein cholesterol( HDL-C) with the prognosis of patients with alcohol-related hepatocellular carcinoma( HCC) after radical treatment. Methods A retrospective analysis was performed for the clinical data of 43 patients with alcohol-related HCC who were admitted to The Fifth Medical Center of Chinese PLA General Hospital and underwent radical treatment from January 2008 to July 2015,and according to HDL-C level,the patients were divided into normal group with 26 patients and abnormal group with 17 patients. The two groups were compared in terms of basic information,laboratory markers,imaging indices,Barcelona Clinic Liver Cancer tumor stage,and Child-Pugh class of liver function. The t-test test was used for comparison of normally distributed continuous data between two groups,and the Mann-Whitney U test was used for comparison of non-normally distributed continuous data between two groups; the chi-square test was used for comparison of categorical data between two groups. The Kaplan-Meier method was used to plot survival curves and the log-rank test was used for comparison between groups. Univariate and multivariate Cox proportional hazards models were used to analyze independent risk factors for prognosis. Results There was a significant difference in prealbumin between the two groups( 162. 38 ± 60. 86 mg/L vs 120. 06 ± 64. 08 mg/L,t = 2. 184,P = 0. 035). Number of tumors( hazard ratio[HR]=2. 839,95% confidence interval [CI]: 1. 120 �� 7. 200,P = 0. 028),tumor size( HR = 2. 634,95% CI: 1. 062 �� 6. 529,P =0. 037),and HDL-C level( HR = 2. 400,95% CI: 1. 040 �� 5. 537,P = 0. 040) were independent risk factors for the overall survival of patients with alcohol-related HCC. There were significant differences in 1-,3-,and 5-year cumulative survival rates between the normal group and the abnormal group( 88. 5%/72. 4%/55. 7% vs 70. 6%/43. 7%/17. 5%,χ2= 5. 881,P = 0. 015). Conclusion The reduction in HDL-C level might indicate poor prognosis of patients with alcohol-related HCC.
Keyword��
Carcinoma,Hepatocellular; Liver Diseases,Alcoholic; Cholesterol,HDL; Prognosis;
��ϸ����(HCC)��ȫ��֢��������ĵ��Ĵ�ԭ��ռԭ���Ըΰ���80%����[1]���䷢��ԭ�����HBV��HCV��Ⱦ����ơ����֡�����ù�ظ�Ⱦ�ȣ�����������������������Ч����ߣ��������Ƶ��µľƾ������HCC�ı��������ߡ���HCC�ķ�����չ�����У����ڸ�ϸ��Ĥ�����������ˡ�ϸ��������Ӧȱ�������أ�ʹ��HCC�������ٴ��г���Ѫ��HDL-Cˮƽ�½�[2]�����������о�������HDL-Cˮƽ������HCC�����Ķ���Σ������[3];������Ѫ��TC��HDL-Cˮƽ������ϵͳ�Ը�����ָ������ʾ�����������HCC����Ԥ�����[4]������ȱ���о���ȷHDL-Cˮƽ��ƾ������HCC�Ĺ�ϵ������ּ��ͨ�����г�ʼ���������Ƶľƾ������HCC�����ٴ������ع��Է���������̽��HDL-C�ھƾ������HCC�������쳣���������ƾ������HCC���߸���������Ԥ�������ԡ�
1 �����뷽��
1.1 �����
�ع��Է���2008��1��—2015��7���ڽ�ž���ҽԺ����ҽѧ�����и���������(����Ϊ����6���¸�������δ����)��43���ƾ������HCC���ߵ��ٴ����ϡ�����HDL-Cˮƽ��ΪHDL-C�������HDL-C�쳣�顣��ѡ��:(1)�г�������ʷ��һ�㳬��5�꣬�ƾ�������:����40 g/d��Ů��20 g/d;��2�����д�������ʷ(>80 g/d)[5];(2)���ϡ�ԭ���Ըΰ����ƹ淶(2019���)��[6]��ϱ�;(3)�ڱ�ԺסԺ�ij���ƾ���HCC���ߣ�����6������δ������������;(4)��֬ҩ����ʷ���ų���:����ϸ���������ϸ����������HBV��HCV��Ⱦ(HBe Ag���Ի������������)�������������ص��µĸ��༲�������ߡ�ҩ������桢�Ŵ���л�ȣ���������������л�����Ļ��ߡ�
1.2 �����ռ�
�ռ���������Ϣ�����Ա����䡢BMI;��Ժ���״�Ӱ��ѧ��������縹��������CT��MRI��;����ָ�꣬����Ժ���״�Ѫ֬���ָ��HDL-C����Ѫ����ָ�ꡢ�ι���ָ�ꡢ������־�����ָ��ȡ���ÿ�ʼʱ��Ϊ2008��4��1�գ�ÿ3���µ绰�������סԺ���飬��ֹʱ��Ϊ2017��9��31�ա��о���ʼʱ��Ϊ������Ҫ���Ƶ�ʱ�䣬����ʱ��Ϊ�������������1�����ʱ�䡣
1.3 ����ѧ���
���о��������ɽ�ž���ҽԺ����ҽѧ��������ίԱ������������:2019002D�����л��߾�֪��ͬ�⡣
1.4 ͳ��ѧ����
Ӧ��SPSS 22.0ͳ�������������ݷ�����������̬�ֲ��ļ��������Ա�ʾ��2���Ƚϲ���t����;����̬�ֲ��ļ���������M(P25��P75)��ʾ��2���Ƚϲ���Mann-Whithey U����;��������2���Ƚϲ���χ2�����Fisher��ȷ���顣���õ����غͶ�����Cox��������ģ�ͷ���Ӱ�컼��Ԥ���Σ�����ء���������ͨ��Kaplan-Meier�����ƣ�����ʵıȽ�Ӧ��log-rank���顣P<0.05Ϊ������ͳ��ѧ���塣
2 ���
2.1 һ������
43��������11��Ϊ�������ƣ�32��Ϊ����������ơ���λ���ʱ��5.25�ꡣȫΪ���ԣ�����44��79�꣬ƽ��(62.23±9.57)�ꡣƽ������ʱ��Ϊ27.53�꣬��λ����ʱ��Ϊ30�꣬��ΧΪ5��60�ꡣ�ƾ�������40��80 g/d�Ļ�����12��(27.9%),>80 g/d�Ļ�����31��(72.1%)��37��(86.0%)�ϲ��и�Ӳ��������20��(46.5%)���߰���������ˮ��1��(2.3%)�����жȸ�ˮ��22��(51.2%)��ˮ��37����Ӳ�������иι���Child-Pugh�ּ�A��21��(56.8%),B��15��(40.5%),C��1��(2.7%)��������־�����У�Ѫ��AFP�����Ļ���28��(65.1%)���쳣������15��(34.9%)���������ֱ��1��15 cm������<5 cm�Ļ�����25��(58.1%)��5���ž����ַ����ߵ��ž�����˨�ּ���Ϊ���������Ѫ���ַ�;3���ܰͽ�ת�ƻ��߾��Ǹ��Ų��ܰͽ�ת�ƣ�������������ѡ�������г�������ѵ����Ʒ�����BCLC�����У�A��27��(62.8%),B��8��(18.6%),C��7��(16.3%),D��1��(2.3%�������������ƣ�������������Ѫ���ַ�������ת�ơ��ܰͽ�ת�ƣ�Child-Pugh����11�֣��ּ�C����PSTָ��1��2�֣�����Alb 24 g/L��TBil 63.4μmol/L����ˮ�ּ��жȣ������Բ�����Ѫøԭʱ����������14 d���Ρ��˻ƣ�������ѪAlb�������Լ�Ӫ��֧�����ƣ����ߵ������½���33μmol/L,Alb 31 g/L����ˮ�������ˣ�PSTָ��1�֣�Child-Pugh����7�֣��ּ�B��)��
2.2 HDL-C���ٴ����ָ��Ĺ�ϵ
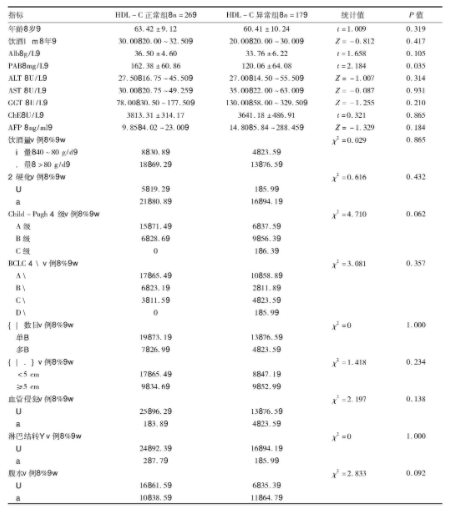
43��������HDL-C������(>0.91 mmol/L)��HDL-C�쳣��(≤0.91 mmol/L)�Ļ��߷ֱ���26��(60.5%)��17��(39.5%)��ǰ����(PAB)ˮƽ2��������ͳ��ѧ����(P<0.05)(��1)��
2.3 Ԥ��Ӱ�����ط���
Cox�����ط������֣�HDL-C��������Ŀ��������СΪ�������������Σ������(Pֵ��<0.05)����һ��������Cox�����ع�������֣��뻼��������صĶ���Σ��������HDL-Cˮƽ��������Ŀ��������С(Pֵ��<0.05)(��2)��
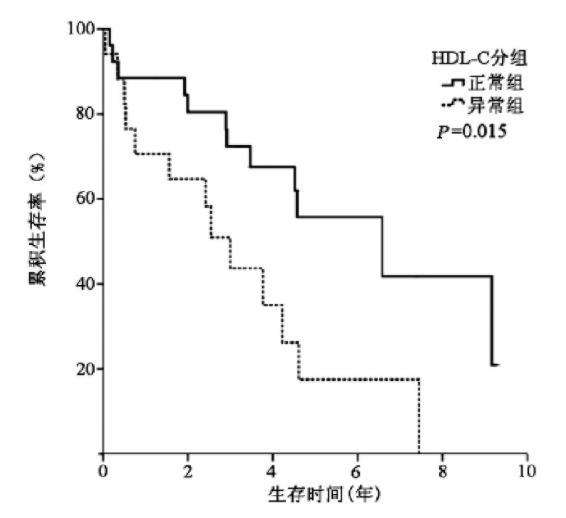
HDL-C�������1��3��5���ۻ������ʷֱ�Ϊ88.5%��72.4%��55.7%,HDL-C�쳣��ֱ�Ϊ70.6%��43.7%��17.5%�������ۻ������ʲ�����ͳ��ѧ����(χ2=5.881,P=0.015)(ͼ1)��
ͼ1 2�黼����������
��1 2���ٴ����ָ��ıȽ�
3 ����
������֬�༰֬���״�л����Ŧ���ι�������ʱ����ͨ����лά������Ѫ֬��Ch E��л�����ƽ�⣬ͬʱ����Ҳ�Ǻϳɴ�л���̴�����Ҫ���١����̴�����������Ĥ����Ҫ�ɷ֣����������ںϳɸ�����̴����أ������ڻ���ļ��ص��ڹ����з�����Ҫ���á����̴��ɷ�Ϊ�ܵ��̴���HDL-C��LDL-C���֡�HDL-C��Ҫ�ڸ���ϳɣ���һ�ֿ���������Ӳ����֬���ף��ɽ����̴��Ӹ�����֯ת�˵�������д�л���ɵ�֭�ų����⡣���������ʱ��HDL-C�ϳɼ��٣������ʵ��ϸ�������йء�����HDL-C��HCC�е����ã������Ǿƾ������HCCԤ���е����ü����ƣ�Ŀǰ��δ������
��2 Cox�����غͶ����ط���
���о����ݱ���:�ƾ������HCC���ߵ�ƽ������Ϊ62.23�꣬�߷�������50��70�꣬����ҽѧͳ�Ʒ��֣�����ԭ���HCC���ߵĸ߷��������40��50��[7]����ʾ�ƾ������HCC�ĺ÷�������Խ�����������Ǿƾ���HCC������ȣ��ƾ���HCC���ߵ��������ڸ��̣���Ҫ����Ϊ���������ʱ�ι��ܻ��������������ϲ���ƾ��յ�HCC��������չ�Ļ��������һ���о�[8]��
�����о�֤ʵ��HDL-C����ͨ��ABCG1��߰�ϸ���е��̴������ˮƽ���Ӷ���������Ӧ������֢��ӳ������������չ��ͬʱ��Apo-A1��ΪHDL-C����Ҫ��֬���ף�Ҳ����ͨ�����̴�ת�ˡ��������ߵ��ڵ�;�������������ķ����ͷ�չ[9]������Apo-A1����ͨ��������֬ת��ø�յ���Ѫ����Ƥ�������Ӳ����������������Ľ�չ[10]��Apo AM��ΪHDL-C����һ��֬���ף�����1-�����ʰ�����ϣ�����HDL-C�ٽ���Ƥϸ��Ǩ�ƺ�Ѫ�����ɵ����ã����������ķ����뷢չ[11]����Щ�о���ʾHDL-C���͵���������չ��������HDL-C������أ�������������֬���������й�ϵ���������ھƾ����HCC������HDL-C����������չ����ϸ���ӻ��������о���ȷ��
�����о�[12]������HCC���߸�ϸ���ᵼ��Ѫ֬��л�쳣��Ѫ֬ˮƽ�ɷ�ӳ������֬��Ĵ�л״�����Ըβ�����ϡ������Լ�Ԥ�����һ����Ӧ�ü�ֵ��һ��ǰհ�Զ����Լ���֤�����о�[13]���֣�HDL-Cˮƽ�Ľ������˥�ߵ����س̶ȡ�������չ����������Ԥ��������ء����о�[14-16]����HCC����Ѫ��LDL-Cˮƽ�Ľ�������༲������������أ�Ѫ��TC��Apo-A1ˮƽ���Ϳ�����ʾHCCԤ���������о�[17]���֣�Ѫ��HDL-C�ľ���ˮƽ���Է�ӳ�β����ߵĸ���ϳɹ��ܣ���ˮƽԽ�ͣ���ʾ������Խ���ء����о����֣�HDL-C�쳣�黼��PABˮƽ���ͣ�֤ʵ�ھƾ������HCC�����У�HDL-C�½������ĸι��ܻ����Լ�����ϳɹ�����أ�����߰��и����صĸ����ˣ�������Ԥ������ء�
�����о���������ˮƽ��HDL-C�Ͷ��������ķ�����չ��Ԥ����ء����о�[18-20]���ֵ�ˮƽ��HDL-C�������ٰ��Ļ������գ��������о�[21]�������ٰ����߽����¸�������ǰ����HDL-Cˮƽ��Ƽ��������������ٰ����߽Ϻ����Ʒ�Ӧ��ء�Ȼ����Ganjali��[22]������HDL-Cˮƽ�방֢����֮��Ĺ�ϵΪ������ģʽ���Ա𡢰�֢���ͺͼ�������Ҳ��Ӱ�졣һ������1580�������������ߵIJ��������о�[23]���֣��ΰ����������������������ٰ������ƶ����������ߣ�HDL-Cˮƽ�漲�����س̶ȵ����߶����͡������о�[24]���֣��ϵ͵�HDL-Cˮƽ�����ڷ������߱���θ���ϸߵķ��ڻ�ϴ��������ء��ع��Է����᳦�����ߵ��������������ʷ��֣���ˮƽ��HDL-C���ӽ᳦�����ߵ�����������[25]��һ��ع��Է���[26]�о����Ұ��������֣���ˮƽHDL-C���ߵ����������ʽ��ͣ��������������ں�Զ��ת�Ƴ�����ء�һ���ձ��Ĵ��Ͷ����о�[27]��������HDL-Cˮƽ��HCC��������������ء�һ��Meta����[28]��������HDL-C��ˮƽ������ȣ�����ǰ��ˮƽHDL-C�����������ߵ��������ڼ��������ھ��ӳ��������о�[29]������HDL-Cˮƽ�½�������������Ƶ�HCC���ߵ��������ں��������ڵ��½���������أ���˵�HDL-Cˮƽ�ĸ������г�HCC���ߵ�Ԥ��ϲ�;����һ��ع��Է���[30]ȴ�õ����෴�Ľ���:HDL-Cˮƽ�Ľ��������HCC���ߵ������ʡ�ͬʱ����һ�����37���о����漰3 524 505�������ߵ�ǰհ�Զ����о�[31]�������ϸߺͽϵ�ˮƽ��HDL-C���방֢�ĸ߲�������ء���ˣ�HDL-C��������Ԥ���Ӱ���������顣���ǵ��о������HCC��������Ҫ�Բ��������HCCΪ�����Լ�������л������ز����ʵ�Ӱ�죬HDL-C����HCC�ľ���Ԥ��Ӱ�컹�д���һ����ȷ�����о����֣��ھƾ������HCC��Ⱥ�У����͵�HDL-Cˮƽ������ʾ���̵��������ں��͵��ۼ������ʣ�����������߸���ϳɺʹ�л�����½����Լ��������Խϲ���ء�
���о���������̽������������HDL-Cˮƽ��Ӱ��ƾ������HCC��������������Ķ������أ�����Ϊ�жϾƾ������HCC����Ԥ��ļ���ָ�ꡣ�����о����������٣�Ҫ�ó���Ϊȷ�Ľ���������һ������������������ݽ��в��䣬�Ӷ���������Ӱ�����أ�֤�����о�����̽������Ŀɿ��ԡ����о����״ξ���̽���Է���HDL-C�Ծƾ������HCC����Ԥ���Ӱ�죬��DZ�ڵľ�����ӻ��������һ��̽����
�����ͻ����:���о��������о��ߡ�����ίԱ���Ա����������Լ��빫���о��ɹ��йص������ͻ���ش�������
���߹�������:���︺�������ƣ����Ϸ�����д����;��־�۲����ռ�����;����ꡢ�̼������������������������;½��Ӣ�����为���ⶨд��˼·��ָ��д���²���塣
�����
[1] BRAY F,FERLAY J,SOERJOMATARAM I,et al. Global cancer statistics 2018:GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries[J]. CA Cancer J Clin,2018,68(6):394-424.
[2] HU JH,YUAN PZ,LI Y. The value of serum glutamate dehydrogenase and cholinesterase in the diagnosis of liver diseases[J]. Prac J Clin Med,2019,16(3):115-117.(in Chinese)�����죬Ԭƽ�ڣ����£�Ѫ��Ȱ�������ø�뵨����ø��ϸ��༲����ֵ����[J]��ʵ��ҽԺ�ٴ���־��2019,16(3):115-117.
[3] KITAHARA CM,BERRINGTON de GONZ�BLEZ A,FREEDMAN ND,et al. Total cholesterol and cancer risk in a large prospective study in Korea[J]. J Clin Oncol,2011,29(12):1592-1598.
[4] GAO XH,ZHANG SS,CHEN H,et al. Systemic hepatic-damage index for predicting the prognosis of hepatocellular carcinoma after curative resection[J]. Front Physiol,2017,8:480.
[5] National Workshop on Fatty Liver and Alcoholic Liver Disease,Chinese Society of Hepatology,Chinese Medical Association.Diagnostic criteria of alcoholic fatty liver disease[J]. World J Infect,2001,1(5):482.(in Chinese)�л�ҽѧ����ಡѧ�ֻ�֬���κ;ƾ��Ըβ�ѧ�飮�ƾ��Ըβ���ϱ�[J]�������Ⱦ��־��2001,1(5):482.
[6] Bureau of Medical Administration,National Health Commission of the People’s Republic of China. Guidelines for diagnosis and treatment of primary liver cancer in China(2019 edition)[J]. J Clin Hepatol,2020,36(2):277-292.(in Chinese)�л�����������������ίԱ��ҽ��ҽ�ܾ֣�ԭ���Ըΰ����ƹ淶(2019���)[J]���ٴ��ε�����־��2020,36(2):277-292.
[7] LI D,ZHAO H,ZHOU H,et al. The clinical characteristics and the image presentation of CT and MRI of hepatocellular carcinoma based on alcoholic liver cirrhosis[J]. J Med Sci Cent South China,2015,43(6):632-636.(in Chinese)����Ժ⣬�ܺ꣬�ȣ��ƾ�����Ը�ϸ�������ٴ��ص��CT��MRIӰ�����[J]������ҽѧ��ѧ��־��2015,43(6):632-636.
[8] COSTENTIN CE,MOURAD A,LAHMEK P,et al. Hepatocellular carcinoma is diagnosed at a later stage in alcoholic patients:Results of a prospective,nationwide study[J]. Cancer,2018,124(9):1964-1972.
[9] GEORGILA K,VYRLA D,DRAKOS E. Apolipoprotein A-I(ApoA-I),immunity,inflammation and cancer[J]. Cancers(Basel),2019,11(8):1097.
[10] YE J,LUO Q Y,WANG X P,et al. Serum apolipoprotein A-I combined with C-reactive protein serves as a novel prognostic stratification system for colorectal cancer[J]. Cancer Manag Res,2019,11:9265-9276.
[11] TATEMATSU S,FRANCIS SA,NATARAJAN P,et al. Endothelial lipase is a critical determinant of high-density lipoprotein-stimulated sphingosine 1-phosphate-dependent signaling in vascular endothelium[J]. Arterioscler Thromb Vasc Biol,2013,33(8):1788-1794.
[12] QIAO XW. Detection and analysis of blood lipid level in patients with liver cancer[J]. Chron Pathematol J,2010,12(10):1242,1244.(in Chinese)����ΰ���ΰ�����Ѫ֬ˮƽ������[J]�����Բ�ѧ��־��2010,12(10):1242,1244.
[13] TRIEB M,RAINER F,STADLBAUER V,et al. HDL-related biomarkers are robust predictors of survival in patients with chronic liver failure[J]. J Hepatol,2020,73(1):113-120.
[14] OOI K,SHIRAKI K,SAKURAI Y,et al. Clinical significance of abnormal lipoprotein patterns in liver diseases[J]. Int J Mol Med,2005,15(4):655-660.
[15] MOTTA M,GIUGNO I,RUELLO P,et al. Lipoprotein(a)behaviour in patients with hepatocellular carcinoma[J]. Minerva Med,2001,92(5):301-305.
[16] FUJII S,KOGA S,SHONO T,et al. Serum apoprotein A-I and A-II levels in liver diseases and cholestasis[J]. Clin Chim Acta,1981,115(3):321-331.
[17] HUANG WC,CHEN X,YU JL,et al. Value of serum highdensity lipoprotein cholesterol levels in evaluating liver function[J]. China Med Pharm,2014,4(13):118-119,142.(in Chinese)���IJʣ���诣�����ᣬ�ȣ�Ѫ����ܶ�֬�����̴�ˮƽ�������۸���ϳɹ��ܵļ�ֵ[J]���й�ҽҩ��ѧ��2014,4(13):118-119,142.
[18] BEEGHLY-FADIEL A,KHANKARI NK,DELAHANTY RJ,et al. A Mendelian randomization analysis of circulating lipid traits and breast cancer risk[J]. Int J Epidemiol,2020,49(4):1117-1131.
[19] ZHANG D,XI Y,FENG Y. Ovarian cancer risk in relation to blood lipid levels and hyperlipidemia:A systematic review and meta-analysis of observational epidemiologic studies[J].Eur J Cancer Prev,2020.[Online ahead of print]
[20] SCHAIRER C,LAURENT CA,MOY LM,et al. Obesity and related conditions and risk of inflammatory breast cancer:A nested case-control study[J]. Breast Cancer Res Treat,2020,183(2):467-478.
[21] QU F,CHEN R,PENG Y,et al. Assessment of the predictive role of serum lipid profiles in breast cancer patients receiving neoadjuvant chemotherapy[J]. J Breast Cancer,2020,23(3):246-258.
[22] GANJALI S,BANACH M,PIRRO M,et al. HDL and cancercausality still needs to be confirmed? Update 2020[J]. Semin Cancer Biol,2020.[Online ahead of print]
[23] YU JF. Analysis of abnormal levels of blood lipid and homocysteine in patients with different types of malignant tumors[D]. Nanning:Guangxi Medical University),2017.(in Chinese)�ྴ������ͬ���Ͷ�����������Ѫ֬��ͬ�Ͱ��װ���ˮƽ�쳣����[D]������:����ҽ�ƴ�ѧ��2017.
[24] ZOU Y,WU L,YANG Y,et al. Serum lipid levels correlate to the progression of gastric cancer with neuroendocrine immunophenotypes:A multicenter retrospective study[J]. Transl Oncol,2021,14(1):100925.
[25] BRANTLEY KD,RIIS AH,ERICHSEN R,et al. The association of serum lipid levels with colorectal cancer recurrence[J].Cancer Epidemiol,2020,66:101725.
[26] YUAN B,FU J,YU WL,et al. Prognostic value of serum highdensity lipoprotein cholesterol in patients with gallbladder cancer[J]. Rev Esp Enferm Dig,2019,111(11):839-845.
[27] SAITO N,SAIRENCHI T,IRIE F,et al. Low serum LDL cholesterol levels are associated with elevated mortality from liver cancer in Japan:The Ibaraki Prefectural health study[J]. Tohoku J Exp Med,2013,229(3):203-211.
[28] ZHAN CL. Serum makers of lipid metabolism as a new prognostic factor in cancer:A meta-analysis[D]. Suzhou:Soochow University,2019.(in Chinese)տ������Ѫ��֬��л��־����Ϊ��������Ԥ��Ԥ�����ӵ�Meta����[D]������:���ݴ�ѧ��2019.
[29] JIANG SS,WENG DS,JIANG L,et al. The clinical significance of preoperative serum cholesterol and high-density lipoproteincholesterol levels in hepatocellular carcinoma[J]. J Cancer,2016,7(6):626-632.
[30] CARR BI,GIANNELLI G,GUERRA V,et al. Plasma cholesterol and lipoprotein levels in relation to tumor aggressiveness and survival in HCC patients[J]. Int J Biol Markers,2018,33(4):423-431.
[31] ZHONG GC,HUANG SQ,PENG Y,et al. HDL-C is associated with mortality from all causes,cardiovascular disease and cancer in a J-shaped dose-response fashion:A pooled analysis of 37 prospective cohort studies[J]. Eur J Prev Cardiol,2020,27(11):1187-1203.


