��ͬ�����ϰ��������ڷ����쳣���ǵ��������ʱȽ��о�
���ߣ������ڿ��� ��Դ�����ı༭���� ���ڣ�2022-04-08 17:54������
ժ Ҫ��Ŀ�� �۲첻ͬ�������߰鷢�����ڷ����쳣���ǵ���������������� ѡȡ�Ĵ���ѧ����ҽԺ����������������Ͳ������εĻ������ֳ�������֮һ��2 306��������Ϊ�о��������н����ϰ�1 017���������飩�������ϰ�978���������飩������Խ��������ϰ�150�������������飩��˫������ϰ�161����˫������飩���ɼ�����һ���˿�ѧ���ݲ���������ڷ��ڼ���ˮƽ��Ѫ��ָ��,�����������жԱȷ�������� ��2 236����������������Դ��������٣�HPA�����⣬�쳣831����37.2%�����������쳣����ߣ��뽹������ȣ�������ͳ��ѧ���壨P��0.05������2 305����������������Դ����״�٣�HPT�����⣬�쳣1 007����43.7%�����������˫��������쳣�ʽϸߣ��뽹������ȣ�������ͳ��ѧ���壨P��0.05������1 898�����������Ѫ��ָ����ԣ������ǵ�������607����32.0%���������Ƚϣ�������ͳ��ѧ���壨P��0.05�������� ��ͬ�ľ����������Žϸߵ����ڷ����쳣���ǵ��������ʣ���Ҫ���ٴ������и�����廯�Ĺ�ע��
�ؼ���:���ڷ���;�ǵ�������;����;
A Comparative Study of Neuroendocrine Abnormalities and Impaired Glucose
Regulation Rates in Different Mental Deseases
Dong Zaiquan Hao Yanni Shen Xiaoling
Yu Jianying
Mental Health Center of West China Hospital, Sichuan University
Abstract��Objective To explore the incidence of neuroendocrine abnormalities and impaired glucose regulation in patients with different mental diseases. Methods A total of 2 306 patients suffered from one of the four common mental illnesses treated in the mental health center of West China Hospital of Sichuan University were selected as the research objects, including anxiety disorder (n=1 017), depressive disorder (n=978), mixed anxiety-depressive disorder (n=150) and bipolar disorder (depression episode) (n=161). The general demographic data, neuroendocrine indicators and blood glucose indicators were collected and compared among the four groups. Results A total of 2 236 patients accepted the detection of hypothalamic-pituitary-adrenal (HPA) axis indicators, with 831 abnormal cases (37.2%); Patients with depression had the highest abnormal rate, which was significantly different from that in the anxiety disorder group (P<0.05). A total of 2 305 patients accepted the detection of hypothalamic-pituitary-thyroid (HPT) axis indicators, with 1 007 abnormal cases (43.7%); Patients with depression and bipolar disorder shared the highest abnormal rate, which was significantly higher than that in the anxiety disorder group (P<0.05). A total of 1 898 patients accepted the detection of blood glucose indicators, with 607 patients (32.0%) having impaired glucose regulation, but it showed no significant difference among the four groups (P>0.05). Conclusion Different mental diseases are accompanied with high rate of neuroendocrine abnormalities and impaired glucose regulation, implying that individualized attention is required in clinical work.
Keyword��Neuroendocrine; Impaired glucose regulation; Mental disease;
�ҹ����µ�ȫ�����в�ѧ������������ྫ���ϰ������������ʴﵽ��16.6%[1]�������ϰ������������ڶ����������Ĺ���������ڹ�ͬ�ķ������ƣ�����弲���ķ������ӡ��ǵ�����������ո�Ѫ�ǵ�������impaired fasting glucose��IFG�����������쳣��impaired glucose tolerance,IGT������һ��������������չ�Ĺ���״̬[2]�����ڷ����쳣�ȳ����ڸ��־�����Ҳ���������弲���������Ƕ��߷����Ĺ�ͬ����ѧ����֮һ���о�[3,4,5,6]���������ྫ�������в�ͬ�̶ȵ����ڷ��ڸı���ǵ�����������ָ��ĸı���ܽ�һ�����ؾ�������Ӱ����Ԥ��[7,8]����Ŀǰ�о���Ϊ��Ե�һ�������о���������ĶԱ��о����٣��Ҵ���������[9]�������ռ�����IJ��죬Ҳ�������ٴ���ע�и�����ء����о��������һ��״��̽���Ĵ�������ͬ�����ϰ��������ڷ����쳣���ǵ�������IJ��죬Ϊ�ٴ�ʵʩ��Ӧ�ĸ�Ԥ��ʩ�ṩ�ο���
1 �����뷽��
1.1 �ٴ�����
ѡȡ�Ĵ���ѧ����ҽԺ����������������Ͳ������εĻ������ֳ�������֮һ��2 306������Ϊ�о������������1�����ϡ����ʼ��������10�桷(ICD-10)�й��ڽ����ϰ��������㷺�Խ����ϰ��������ϰ�������������������Խ��������ϰ���˫������ϰ�������������ϱ�֮һ�ߣ�2����18���ꣻ3���������Ĵ�������ס��4����Ը���뱾�о���ǩ��֪��ͬ���顣�ų�����1���������������ߣ�2��������ȷ���ڷ���ϵͳ��������������Ӱ�����ڷ��ںʹ�л�Լ����ߣ�3�����ڻ����ڸ�Ů��4������ǰ������ʹ��Ӱ��Ѫ�ǵ�ҩ���ߣ�5�����ڽ��ܼ�������״�ټ���ҩ�����ƵĻ��ߡ����ͨ����������ḻ�ľ����ҽ����ɡ�
1.2 ����
1.2.1 һ���������
�������Ƶ�һ���˿�ѧ�ʾ����ռ��������Ա����䡢��ס�ء�����״�������ݡ�
1.2.2 ���ڷ��ڼ��ؼ�⼰�쳣�б�
�ڽ�ʳ��ҹ����8�s00���ȡ4 mL�⾲��Ѫ�������Դ����״�٣�HPT������ָ������ټ�״�ټ��أ�TSH������ֵ��0.27~4.2 mU/L�����������ԭ���ᣨT3������ֵ��1.3~3.1 mmol/L������״���أ�T4������ֵ��62.0~164.0 mmol/L�������������״��ԭ���ᣨFT3������ֵ��3.6~7.5 pmol/L���������״���أ�FT4������ֵ��12.0~22.0 pmol/L���������Դ����������ᣨHPA�ᣩ���ָ�������������Ƥ�ʼ��أ�ACTH������ֵ��5.0~78.0 ng/L����8�s00Ƥ�ʴ���PTC������ֵ��133.0~537.0 mmol/L�������з�����ʹ�� Roche Cobas e601 ģ��ͨ���绯ѧ������С������Լ���У���������ϵ�ԭʼ�Լ��С�HPT���HPA�����һ�����ָ���쳣����Ϊ�쳣��
1.2.3 Ѫ��ָ���⼰�쳣�б�
��ʳ��ҹ����8�s00��ȡ����Ѫ�ⶨ�ո�Ѫ�ǡ����������������2��Ѫ�Ǻ��ǻ�Ѫ�쵰�ס�����������������Ϊ�����ǵ����쳣��5.6 mmol/��≤�ո�Ѫ�� ��7.0mmol/�̣��ͣ��ڷ�75����ˮ�����Ǻ�2��Ѫ��≥ 7.8 mmol/���ң�11.1mmol/�̣��ǻ�Ѫ�쵰�ף�8.0����
1.3 ͳ��ѧ����
����SPSS 22.0ͳ�������������ݡ�������̬�ֲ��Ķ������ϲ��ã�±s����ʾ����䶨�����ϵıȽϲ��õ����ط���������У��������ϱȽϲ��ÿ���������С������Ƚϲ���Bonferroni�����С�����ˮ�����ر�˵������趨Ϊ0.05��
2 ���
2.1 ����һ���˿�ѧ���ϱȽ�
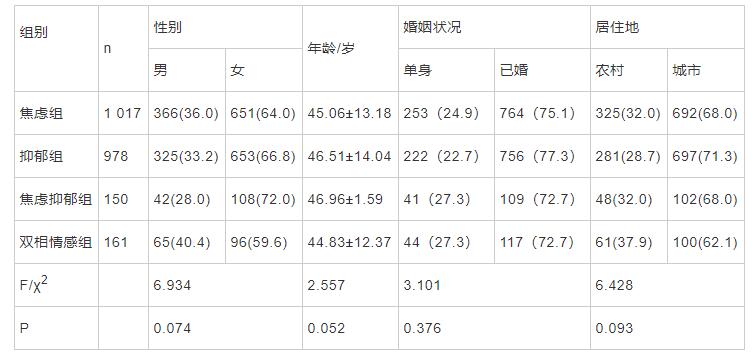
������2 306�����ߣ������ϰ���1 017���������飬44.1%���������ϰ���978����������,42.4%��������Խ��������ϰ���150��������������,6.5%����˫������ϰ���161����˫�������,7.0%����������798����34.6%����Ů1 508����65.4��������18~72�ꡣ������Ա����䡢����״���;�ס�رȽϣ�������ͳ��ѧ���壨P��0.05��,���пɱ��ԣ���1����
��1 ����һ���˿�ѧ���ϱȽ�[n(%)]
2.2 ����HPA�ᡢHPT���쳣���ǵ��������ʱȽ�
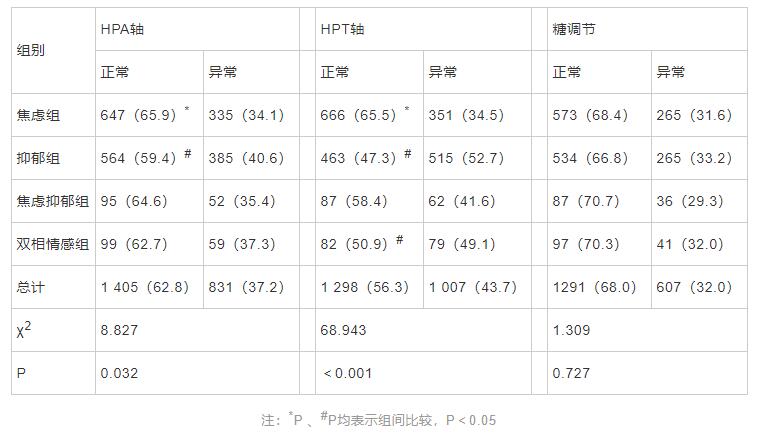
��2 236�����������HPA���⣬�쳣831����37.2%�����쳣�ʣ������飼���������飼˫������飼�����顣�������뽹������ȣ�������ͳ��ѧ���壨P˂0.05������2 305�����������HPT���⣬�����쳣1 007����43.7%�����쳣��:�����飼���������飼˫������飼�����飻������������顢˫���������ȣ�������ͳ��ѧ���壨P˂0.05������1 898�����������Ѫ��ָ����ԣ������ǵ�������607����32.0%�����ǵ��������ʣ����������飼�����飼˫������飼�����飻�������Ƚϣ�������ͳ��ѧ���壨P��0.05����
��2 ����HPA�ᡢHPT���쳣���ǵ��������ʱȽ�[n(%)]

3 ����
���ڷ����������������л�Լ����弲���IJ���������أ�����������л�ĵ��ڣ�������ڷ����쳣�;����ϰ�����ͬ����[10]�����ڷ����쳣�;����ϰ����������������弲�������ķ��ա���ˣ��˽⾫���ϰ��������ڷ��ں��ǵ����쳣�ķ����������Ϊ����Եĸ����Ԥ�����ٹ����ķ����ṩ���ݡ�
���о������ʾ��HPA���쳣���������ϰ���������ߣ�40.6%���������Ը��ڽ����ϰ����ߣ�34.1%����δ���ֽ�����������ϰ���˫������ϰ�����������ϰ��ͽ����ϰ��и��ߵ�HPA���쳣�ʡ���ʾ�˾����ϰ���PTC��ACTH�ȼ���ˮƽ������أ�Ҳ��ʾ�˸��־����ϰ����߿��ܴ����Ų�ͬ�̶ȵ�HPA����ˮƽ����һ�����������Ӧ�������£�����PTC��ACTH�ͷ����ӣ�������������ЧӦ������ijЩ�����ϰ��ķ���[11]����һ���棬�����ϰ���������ʳ״�������˵�����Ӱ�죬��һ������HPA�Ṧ�ܵĸı�[12]���������[3]�о����֣��������ϰ�������HPA���쳣��Ϊ35.84%���������[13]�о����֣��������ϰ��������ϰ����������ǹ�����HPA���쳣�����ʷֱ�Ϊ50.0%��37.7%��52.3%�����ķ��[14]����������ϰ����ߵ��о����֣����������ϰ����ߵ�ACTH��PTC�쳣�ʷֱ�Ϊ53.8%��82.1%�������о�����ʾ�˸��ྫ���ϰ���HPA�Ṧ�ܴ��ڽ϶���쳣����Ҫ���ٴ��и����ر�Ĺ�ע�����ķ��[14]���о������֣����������ϰ����ߵ�ACTH��PTC�쳣����������˫������ϰ����ߣ����о�δ�������ƽ��ۣ������ԭ����ܺ��о�����������С��ѡ�����Ⱥ��ͬ�йء�
HPT���쳣���������ϰ���52.7%����˫���ϰ����ߣ�49.1%�����нϸߣ����������ڽ����ϰ��飨34.5%����δ���ֽ�����������ϰ�HPT���쳣�ʺ������������������졣��ʾ�˼�״�ٹ����쳣����־����ϰ����������Ź�������״�ټ��ؿ�����������ϵͳӰ��������ʵĺϳɺʹ�л������Ӱ����Թ��ܣ��������о���ʾ����״�ٹ��ܿ�������˻��߾��鷢�ϸߵ������������ϰ�������[10,15]���������[3]�о����֣��������ϰ�������HPT���쳣��Ϊ43.93%���ͱ��о�������ơ��������[13]�о����֣��������ϰ��������ϰ����������ǹ�����HPT���쳣�����ʷֱ�Ϊ28.4%��31.1%��29.2%�����н����ϰ�HPT���쳣�������뱾�о����ƣ������ϰ�HPT���쳣�����ʵ��ڱ��о�������������[16]�о���ʾ�������ϰ��ͽ����ϰ���HPTˮƽ������ͳ��ѧ���壬�������ǹ�����Ѫ��FT3ˮƽ���ڽ�����������顣��������[17]�о����֣���������֢��˫������֢��������Ѫ T3 ˮƽ�������Բ��죬��������[18]Ҳ�����Ʒ��֡����о��������о�����IJ������������ѡ��ļ��������β�ͬ�Լ��Ի������صĿ��Ʋ�ͬ�йء�
���о�δ���ֲ�ͬ�������ǵ����������в��죬�������ǵ��������ʾ��ϸߣ�29.3%~33.2%����������뾫��������ʳ�����ɡ�����������Ӧ���������йأ���ʾ���ٴ�����Ҫ���������ע���������һ����չΪ���Ŀ����ԡ�
�������������о������������ͬ�ľ����������Žϸߵ����ڷ����쳣�ʺ��ǵ��������ʡ����������ϰ���HPA�ᡢHPT����쳣�ʾ����ڽ����ϰ���˫������ϰ���HPT���쳣��Ҳ���ڽ����ϰ�����Ҫ���ٴ������и�����Ӧ�IJ��ع�ע�����о�����֮��Ϊ��δ�ų�����ҩ���Ӱ�졢���������������ȣ���Ҫ����ǰհ���о������ڸ�����Ⱥ�н�����֤��
���������
[1] Huang Y Q, Wang Y, Wang H, et al. Prevalence of mental disorders in China: a cross-sectional epidemiological study[J]. Lancet PsyChiatry, 2019, 6(3): 211-224.
����
����[2] de Vegt F, Dekker J M, Jager A, et al. Relation of impaired fasting and postload glucose with incident type 2 diabetes in a Dutch population: the Hoorn Study[J]. JAMA, 2001, 285(16): 2109-2113.
����
����[3]������,������,���崺,��.����֢�������ڷ��ڸı����ٴ������������[J].�л���Ϊҽѧ���Կ�ѧ��־��2013, 22(4): 326-328.
����
����[4]����,����ȫ,������,��. HPA��HPT���� �����ϰ��ϲ������е������о�[J].�Ĵ���ѧѧ��(ҽѧ��), 2017, 48(6): 895-899.
����
����[5] Forman-Hoffman V, Philbert R A. Lower TSH and higher T4 levels are associated with current depressive syndrome in young adults[J]. Acta Psychiatr Scand, 2006, 114(2): 132-139.
����
����[6] Juruena M F, Bocharova M, Agustini B, et al. Atypical depression and non-atypical depression: is HPA axis function a biomarker? A systematicreview[J]. J Affect Disord, 2018, 233: 45-67.
����
����[7]Cole D P, Thase M E, MallingerA G, et al. Slower treatment response in bipolar depression predicted by lower pretreatment thyroid function[J]. Am J Psychiatry, 2002, 159(1): 116-121.
����
����[8] Mantella R C, Butters M A, Amico JA, et al. Salivary cortisol is associated with diagnosis and severity of late-life generalized anxiety disorder[J]. Psychoneuroendocrinology, 2008, 33(6): 773-781.
����
����[9]�����Σ��������������,��.�й���Ⱥ��������֢��˫�������ϰ���ټ�״�ټ��ع�ϵ��meta����[J].�й����Բ�Ԥ�������, 2016. 24(5): 387-391.
����
����[10] Gunnarsson T, Sjoberg S, Eriksson M, et al. Depressive symptoms in hypothyroid disorder with some observations on biochemical correlates[J]. Neuropsychobiology, 2001, 43(2): 70-74.
����
����[11] Pariante C M, Lightman S L. The HPA axis in major depression: classical theories and new developments[J]. Trends Neurosci, 2008, 31(9): 464-468.
����
����[12]�Ž��գ����˱�,�����,��.�㷺�Խ���֢������֢�������ߡ��ڷ��ڼ��������ʵĶ����о�[J].�л��������־, 2004, 37(4): 211-214.
����
����[13]������������ϰ��������ϰ���������ʽ�ϰ������ڷ��ڻ����о�������ǰ��ıȽ��о�[D].����:����ҽ�ƴ�ѧ, 2017: 22-24.
����
����[14]���ķ�,��ƭ,���������굥˫�������ϰ�̽���������˶��ʹ�������Ƥ�ʼ��ؼ�Ƥ�ʴ�ˮƽ�Ƚ�[J].�й�������־��2019, 45(11): 647-651[15]������,����.�����������ͽ���֢״���������̽��[J].�й�ҽʦ��־, 2005(7): 873-875.
����
����[16]������,��ʢ��,������.���������ϰ��������ߵļ�״�ټ��ؼ���Һ���߱仯[J].�л�ȫ��ҽѧ, 2010, 8(8): 962,1013.
����
����[17]���������ڶ���.����������֢��˫������֢��������Ѫ��״�ټ���ˮƽ�Ƚ�[J].�㽭ҽѧ, 2021, 43(7): 726-729.743.
����
����[18]������,����,���,��.˫���ϰ�������������������֢����Ѫ��T3��T4�� TSH��BDNFˮƽ������Է���[J].�ִ�����ҽѧ��չ, 2020, 20(13): 2576-2580.
��������


